Analyse des soins de santé à partir de données
Offrir des soins de qualité supérieure basé sur la valeur et l'intégrité des paiements.

Un centre d'analyse des données de santé peut générer des résultats supérieurs et accroître l'avantage concurrentiel
Agréger et agir dès le premier jour
Fournit une intégration libre-service et des fonctions de sécurité intégrées spécifiques à l'intégration, à la gestion et à l'analyse des données de santé.
informations en temps réel à travers les silos
Permet aux analystes et autres personnes extérieures au service informatique d'effectuer des analyses sans perturber les données brutes, conformément à la loi HIPAA et à d'autres réglementations.
Améliorer l'alignement entre payeurs et prestataires
Obtenez des informations en temps réel à travers les organisations pour rationaliser les opérations, améliorer les résultats et réduire les coûts.
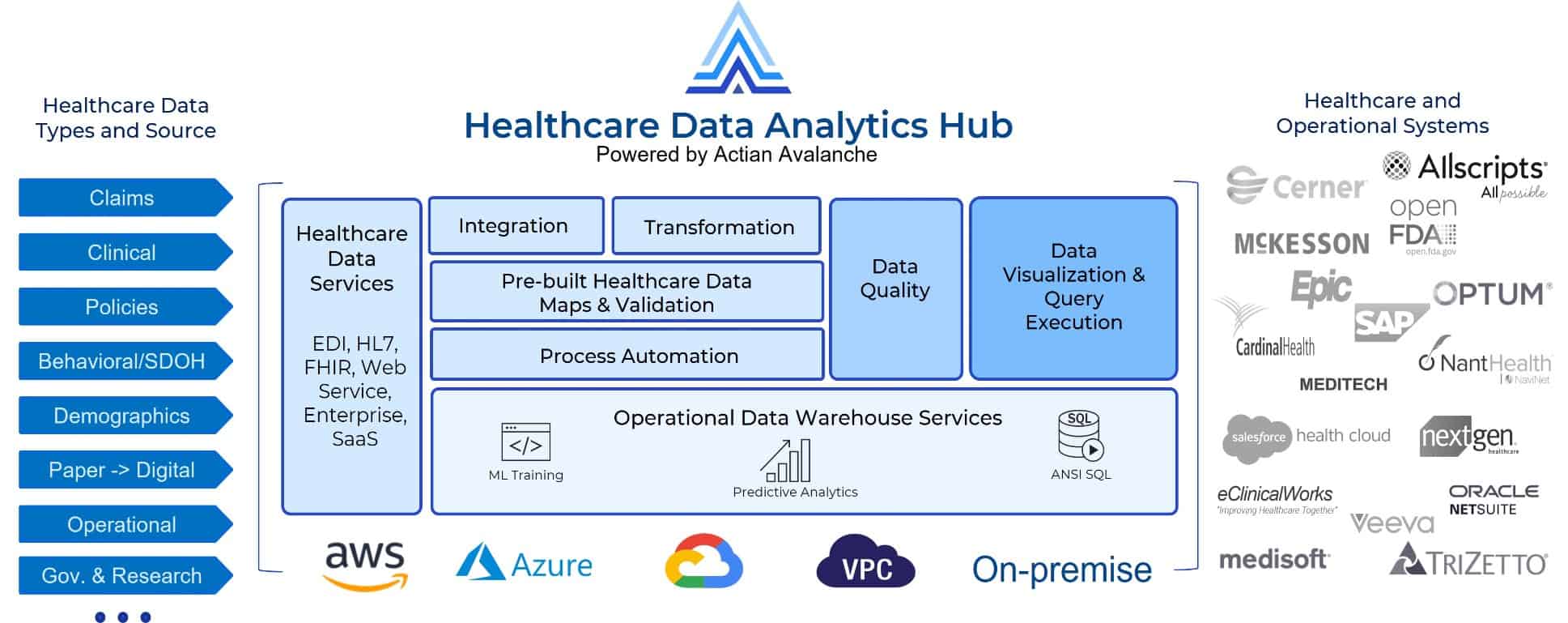
support prise de décision en temps réel grâce à la plateforme d'analyse des données de santé Actian
Voir la fiche techniqueLe point d'inflexion de la transformation des soins de santé est arrivé
Dans le sillage du COVID-19, de l'augmentation continue des coûts de santé et de l'évolution rapide du marché, il est impératif de passer d'une prestation de soins de santé réactionnaire, basée sur le paiement à l'acte et en personne, à une prestation de soins basé sur la valeur et à des paiements avec partage des risques, meilleur alignement et transparence entre les payeurs et les prestataires de soins. Ce changement exige que les cinq priorités suivantes soient au premier plan après la pandémie :
- Adopter des plateformes intégration et de gestion des données qui support nouveaux mandats d'interopérabilité de la CMS.
- Partager en toute sécurité les données entre les silos de données cliniques, administratives, financières et externes sur la santé de la population et les SDOH.
- Développer des plateformes expérience pour les patients et les partenaires qui intègrent la consumérisation des soins de santé.
- Rationaliser et rendre transparents les principaux systèmes financiers et opérationnels tels que le traitement des demandes d'indemnisation et la gestion du cycle des recettes.
- Identifier et traiter de manière proactive les erreurs, les abus et les fraudes.
Que peut faire un centre d'analyse des données de santé pour vous ?
Les organismes de soins de santé ont besoin d'informations plus précises en temps réel. Avec Actian, ils peuvent rapidement tirer parti de l'informatique dématérialisée pour accéder et enrichir, traiter et analyser, automatiser et agir sur le plus large ensemble de données de santé, en permettant aux data analysts santé d'intégrer et d'analyser des données en libre-service , sans impacter les systèmes d'enregistrement existants, et en réduisant la charge de travail de l'informatique.
Améliorer la précision et accélérer les remboursements et le traitement des demandes de remboursement
Les soins basé sur la valeur nécessitent des paiements basé sur la valeur mais, pour que cette association fonctionne, les prestataires et les payeurs doivent s'aligner sur un ensemble d'informations fiables et vérifiables dérivées d'autres données que les seules données transactionnelles dont ils disposent.
Réduire les coûts et les délais d'adhésion des membres, des prestataires et des patients
Qu'il s'agisse de l'admission d'un patient aux urgences, de l'ajout de nouveaux fournisseurs hospitaliers ou d'un nouveau prestataire de services pour un payeur, la capacité à recueillir avec précision les bonnes informations en temps réel est essentielle pour éviter les coûts, améliorer les résultats de la prestation de soins et assurer l'alignement entre toutes les parties concernées.
Optimiser l'interopérabilité du réseau pour support basé sur la valeur care
Les silos de données de santé génèrent un large éventail de résultats négatifs, allant des erreurs médicales et des réactions indésirables aux médicaments à la simple mais frustrante répétition de la saisie des mêmes informations à maintes reprises. La CMS et l'OHT ont exigé la fin des "jardins clos" et les normes d'interopérabilité éliminent les excuses. Cependant, la clé pour fournir des soins et des paiements basé sur la valeur réside autant dans l'analyse et la prise de décision une fois que les données sont partagées que dans le partage des données lui-même.
Erreur proactive, abus, détection des fraudes et réduction des risques
En raison de la complexité des procédures médicales, de la variété des biens et des services, la facturation médicale est sujette aux erreurs et au gaspillage. Cependant, l'analyse peut s'attaquer non seulement à la fraude délibérée, mais aussi aux erreurs involontaires, aux inefficacités, aux schémas anormaux et aux valeurs aberrantes.
Obtenir des informations sur le cycle des recettes et les opérations
Il est essentiel de connaître les caractéristiques du cycle des recettes pour mieux planifier et prévoir, afin de réduire les rejets de demandes et les refus, tout en garantissant des recettes prévisibles, soutenues sur une plus longue période grâce à des possibilités de partage des risques et d'amélioration des taux de satisfaction entre les payeurs, les prestataires et les patients.
Construire et maintenir une vue Member360
Les payeurs et les organismes de gestion des soins doivent agir intelligemment sur la base d'informations personnalisées sur les membres en temps réel afin d'être compétitifs. En outre, les mandats gouvernementaux concernant la transparence des prix médicaux, l'interopérabilité des données et les exigences imminentes concernant la gestion du consentement d'une personne à partager ses données de santé personnelles font des initiatives "membre-360" un impératif immédiat.








